El uso clínico de la ecocardiografía de estrés en los síndromes coronarios crónicos y más allá de la enfermedad arterial coronaria. ESC 2024.
- cyntia machain leyva

- 5 feb 2024
- 8 Min. de lectura
Desde la publicación en 2009 del consenso de expertos en ecocardiografía de estrés de la Asociación Europea de Ecocardiografía, y después del asesoramiento de la Sociedad Estadounidense de Ecocardiografía-Asociación Europea de Imágenes Cardiovasculares del 2016 para aplicaciones más allá de la enfermedad de las arterias coronarias, ha aparecido nueva información sobre el eco de estrés. Hasta hace poco, la evaluación de las anomalías del movimiento de la pared regional era el único paso universalmente practicado de eco de estrés. En el protocolo ABCDE, las anomalías del movimiento de la pared regional sigue siendo el paso principal A, pero al menos al mismo tiempo, se puede evaluar la perfusión regional mediante agentes de contraste ecográfico. La función diastólica y las líneas B pulmonares se evalúan en el paso B; reserva contráctil y de precarga del ventrículo izquierdo con ecocardiografía volumétrica en el paso C; Reserva de velocidad del flujo coronario basada en Doppler en la arteria DA en el paso D; y reserva de frecuencia cardíaca basada en ECG en el paso E sin imágenes. Estos cinco biomarcadores convergen, conceptual y metodológicamente, en el protocolo ABCDE que permite una estratificación integral del riesgo del paciente.
El presente documento resume las recomendaciones de las guías prácticas actuales y los requisitos de capacitación y armoniza las guías de práctica clínica de la Sociedad Europea de Cardiología en muchas afecciones cardíacas diversas, desde síndromes coronarios crónicos hasta valvulopatías cardíacas.
PATOFISIOLOGIA.
Las pruebas de esfuerzo pueden provocar el mismo síntoma clínico (dolor anginoso y/o disnea) y cambios en el electrocardiograma (ECG) (depresión del segmento ST) en dos escenarios fisiopatológicos diferentes, como se indica a continuación: enfermedad de las arterias coronarias (EAC) epicárdica y enfermedad microvascular coronaria con isquemia con arterias coronarias no obstructivas (INOCA). Ambos contribuyen a la expresión de diferentes fenotipos de enfermedad cardiovascular y a la vulnerabilidad pronóstica del paciente en los síndromes coronarios crónicos (SCC).
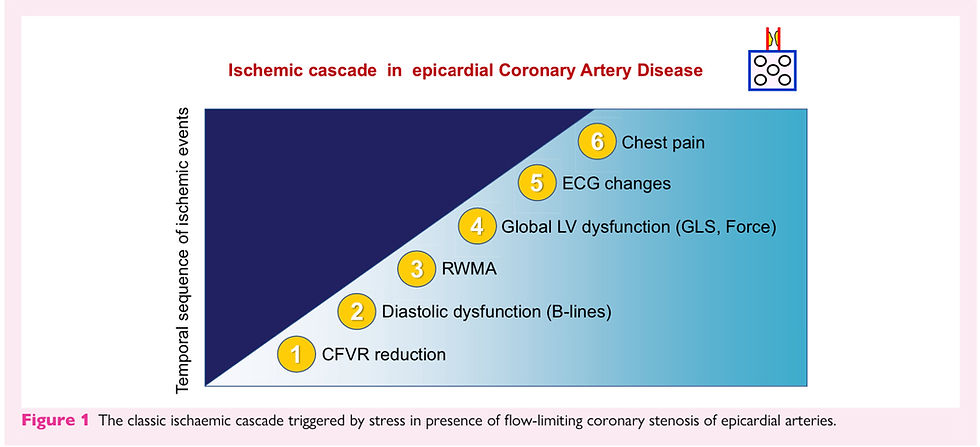
CASCADA ISQUEMICA EN ENFERMEDAD ARTERIAL CORONARIA EPICARDICA. Figura 1.
Esto explica la alta sensibilidad de los marcadores de perfusión seguidos de las alteraciones en la movilidad segmentarías en la detección de enfermedad arterial coronaria.
CASCADA ISQUEMICA EN INOCA. Figura 2.
La angina con arterias coronarias no obstructivas (ANOCA) es un problema clínico frecuente, que ocurre en aproximadamente el 50% de los pacientes con angiografia coronaria invasiva o angiografía por tomografía computarizada. INOCA es un subconjunto de ANOCA y requiere un tercer criterio que es la presencia de isquemia por ECG o estudio de imagen. Una reducción de reserva de velocidad de flujo coronaria asociada a la enfermedad microvascular se observa en el 30% de los pacientes con ANOCA pero usualmente no se presentan alteraciones en la movilidad segmentaría, con una disminución frecuente de la función subendocardica evaluada mediante una reserva del SLG mellada. Es importante identificar diferentes endotipos asociados con diferentes terapias y diferentes niveles de riesgo, desde vasomoción normal (riesgo más bajo) hasta disfunción microvascular coronaria (riesgo intermedio) y RWMA inducible (riesgo más alto), en particular cuando se asocia con un vasoespasmo coronario, especialmente peligroso si no se reconoce. La ecocardiografia de estrés puede identificar diferentes respuestas sin necesidad de estudios invasivos (Figura 2, panel superior).
Cuando aparecen alteraciones en la movilidad con INOCA se puede tratar de una Cardiomiopatia temprana o vasoespasmo y el riesgo es alto. Una reducción (<2.0) en el FRC sin alteraciones en la movilidad es asociada con enfermedad microvascular y el riesgo es intermedio. El patrón vasoespastico se identifica con alteraciones en la movilidad segmentaría que ocurren durante la infusión del fármaco o durante la administración del betabloqueadores en ecocardiograma con dobutamina, en la fase de la recuperación temprana en el eco estres con ejercicio o posterior a la administración de la aminofilina en el eco estres con dipiridamol negativo.
El vasoespasmo de la arteria epicardica suele asociarse con alteraciones transitorias del segmento ST, elevación, rápidamente revertida por la administración de nitratos. Cuando el eco estrés es negativo para alteraciones en la movilidad y CFR el riesgo de eventos es muy bajo.
METODOLOGIA. (figura 3, tabla 1).
1.- Analisis de la movilidad segmentaria. Normal/hiperquinesia, hipocinesia, acinesia y discinesia. Score de movilidad se calcula como la suma del score de los segmentos individuales dividido entre el numero de segmentos visualizados (17/17=1 en un corazón normal)
2.- Ultrasonido pulmonar.
3.- Análisis volumetrico. Una respuesta normal durante el estrés es la reducción del volumen telesistolico, un incremento de este > ó = 10% se considera anormal. Una dilataciòn del VI durante el estrés es un signo de enfermedad coronaria extensa y en ausencia de alteraciones de la movilidad segmentaria es un signo de disfunciòn ventricular izquierda global o enfermedad coronaria extensa. El SLG se reduce tempranamente en presencia de isquemia debido a que el subendocardio es la capa que es mas suceptible a isquemia. Su medición es solo util a bajas dosis de dobutamina, bajos niveles de ejercicio o estudios con vasodilatadores. Se sugiere realizar al menos alguno de los siguientes indices: SBP/ESV, GC, reserva cardiaca, PAMxGC/451, 0.222xGCxPAM/masa VI.
4.- Flujo coronario. Se obtiene una imagen del flujo coronario en la porción medio distal de la arteria DA desde la vista paraesternal baja del eje largo y/o vista modificada de tres cámaras con el Doppler color. La velocidad del flujo coronario con Doppler pulsado es bifásica con un pico menor en sístole y mayor en diástole cuando la resistencia extravascular miocardio es menor. La CFVR se expresa como la relación entre la hiperemia máxima y la velocidad del flujo diastólico máximo en reposo y un valor > 2,0 es normal.
Ecocardiograma con contraste. Tabla 3.
Ultrasonido carotideo.
Otro abordaje sencillo para la detección precoz de la enfermedad aterosclerótica y ampliar el valor pronóstico del ecocardiograma estrés en el laboratorio de ecografía cardiovascular es valorar, en reposo, también la ecografía carotídea para la detección de aterosclerosis carotídea subclínica que tiene el mismo valor que la aterosclerosis subclínica coronaria para mejorar la predicción del riesgo y reclasificación en comparación con los factores de riesgo convencionales.
AGENTES ESTRESORES.
Ejercicio, dobutamina, vasodilatadores (dipiridamol, adenosina), marcapasos.
El ejercicio es la única prueba verdaderamente fisiológica y, con mucho, la más segura. Permite evaluar los síntomas, la capacidad de ejercicio y la hemodinámica, que son fuertes marcadores de pronóstico. El ejercicio semisupino es la modalidad preferida en el laboratorio de ecografía, pero se pueden adoptar todas las demás formas de ejercicio dependiendo de la infraestructura disponible, y la obtención de imágenes máximas también es muy factible durante el ejercicio en la cinta rodante y en la bicicleta vertical.
Estrés farmacologico. Tabla 5.
Protocolos con dobutamina. Figura 5.
Protocolo con dipiridamol y adenosina. Figura 6.
Capacitación, equipo, personal, consentimiento informado y reporte.
El nivel para alcanzar y mantener la competencia es en 100 estudios por año.
La experiencia en ecocardiografia transtoracica en reposo es un requisito previo para iniciar la ecocardiografia con estrés. Se necesitan infraestructura y experiencia en reanimación cardíaca. El uso de ejercicio y drogas requiere conocimientos básicos sobre cómo funcionan, su perfil de seguridad, efectos secundarios esperados y antídotos. Un buen equipo estándar básico utilizado por un operador con experiencia del más alto nivel dará mejores resultados que un equipo estándar avanzado en manos de un principiante.
PROTOCOLO ABCDE. Tabla 6.
Con una simple adaptación de la tecnología y los protocolos existentes, la EE se convierte en una prueba de las cinco reservas siguientes: estenosis de la arteria coronaria epicárdica, reserva diastólica, contráctilidad del VI, microvasculatura coronaria y reserva simpática cardíaca, en una duración de 30 a 60 minutos desde la llegada del paciente hasta un informe escrito. Es más probable que el protocolo ABCDE capture la multiplicidad de fenotipos y la vulnerabilidad pronóstica de los pacientes con CCS e insuficiencia cardíaca.
PASO A. PATRONES DE RESPUESTA.
PASO B. PATRONES DE RESPUESTA.
La respuesta normal son las líneas A presentes en reposo y en el pico de estrés. Una respuesta anormal es que las líneas A en reposo sean reemplazadas por al menos dos líneas B durante el estrés, o líneas B presentes en reposo y que aumenten en número ≥ 2 en el pico de estrés.
PASO C. PATRONES DE RESPUESTA.
La respuesta normal es un aumento de la FE y una disminución del volumen telesistolico. La respuesta anormal es una reducción de la FE y un aumento del VTS en el pico de estrés en comparación con la línea de base.
PASO D. PATRONES DE RESPUESTA.
La respuesta normal es una CFVR > 2,0 y una respuesta anormal es ≤2.0.
PASO E. PATRONES DE RESPUESTA.
La respuesta normal es un aumento adecuado de la frecuencia cardíaca (HRR >1,80) para ejercicio o dobutamina y >1,22 para dipiridamol. Una respuesta anormal es un aumento atenuado en la HRR.
PASOS ADICIONALES. Figura 8 y tabla 7.
INDICACIONES. Tabla 8.
Las guías aceptan la EE principalmente con siete marcadores de la siguiente manera: alteraciones en la movilidad segmentaría (en CCS, pacientes con trasplante de corazón por rechazo, enfermedad de Kawasaki, anomalías coronarias, detección de isquemia post-switch operación), CFVR (pacientes INOCA), E/e′ (para EE diastólico en insuficiencia cardíaca con FE preservada), TRV (para SE diastólico, VHD e hipertensión pulmonar), evaluación del gradiente transvalvular con evaluación simultánea de la reserva de volumen sistólico en estenosis aórtica de bajo flujo y bajo gradiente con FE reducida, obstrucción del tracto de salida del VI en MCH y reserva contráctil del ventrículo derecho en la tetralogía de Fallot reparada.
PRECISION DIAGNOSTICA PARA LA ENFERMEDAD CORONARIA OBSTRUCTIVA.
Los resultados falsos negativos para las alteraciones de la movilidad segmentaría inducible pueden provenir de grados leves de estenosis de la arteria coronaria no obstructiva, o grados moderados enmascarados en sus efectos isquémicos por la terapia antiisquémica en el momento de la prueba. Ambos patrones se asocian con el riesgo futuro de infarto de miocardio y la RWMA no los detecta, pero pueden detectarse mediante una reducción de la CFVR o de la perfusión miocárdica o de las imágenes de la placa carotídea. Los resultados falsos positivos pueden deberse a vasoespasmo epicárdico coronario o microvascular coronario, disfunción microvascular coronaria grave o enfermedad miocárdica inicial, y su pronóstico asociado no es tan benigno si no se reconoce la causa subyacente.
ESTRATIFICACION DE RIESGO Y PRONOSTICO. Figura 10 y 11, tabla 10.
La evaluación de RWMA, por sí sola, no es eficaz para la estratificación del riesgo de los pacientes contemporáneos y pasa por alto vulnerabilidades pronósticas más allá de la estenosis de la arteria coronaria hemodinámicamente significativa. La evaluación del fenotipo heterogéneo del paciente se logra mejor con el prisma del protocolo ABCDE, que puede impulsar estrategias terapéuticas específicas dirigidas a la isquemia (paso A), la congestión pulmonar y la disfunción diastólica (paso B), la reserva contráctil del VI (paso C ), disfunción microvascular coronaria (paso D) y disfunción autonómica cardíaca (paso E). En pacientes concretos se pueden añadir otros signos, menos frecuentes pero extremadamente relevantes en algunos pacientes, como la insuficiencia mitral inducida por estrés (paso F) o los gradientes intraventriculares o transvalvulares (paso G).
EVALUACION DE LA VIABILIDAD MIOCARDICA Y RESERVA CONTRACTIL. Figura 12.
En pacientes con disfunción isquémica del VI, con frecuencia se realizan pruebas de viabilidad, pero no representan una indicación de revascularización quirúrgica o percutánea. En pacientes con disfunción grave del VI inicial (EF < 35%), una reserva contráctil significativa con estrés con dobutamina en ≥5 segmentos (disminución en WMSI > 0,25) identifica a los pacientes con mayor probabilidad de recuperarse con una mejora en la FE y una reducción de Volúmenes del VI después de una terapia médica óptima o una terapia de resincronización cardíaca cuando esté clínicamente indicado.
RIESGOS.
Para evaluar el riesgo-beneficio de la ecocardiografia de estrés es necesario conocer y explicar el riesgo al paciente. El riesgo de estrés es menor con el ejercicio (1 reacción potencialmente mortal en 2000), bajo con dipiridamol (protocolo rápido sin atropina, 1 en 1000) y bajo, pero algo mayor, con dobutamina (1 en 500). La mejor manera de optimizar la seguridad de la prueba de esfuerzo es conocer los riesgos y los mecanismos potenciales del fármaco utilizado y tener la experiencia y la infraestructura para el tratamiento y la reanimación inmediata.
COMPARACION CON OTRAS MODALIDADES DE IMAGEN.
La EE puede realizarse en todas partes, por todos los cardiólogos y prácticamente en todos los pacientes. Sin embargo, no todos los cardiólogos están bien capacitados en el análisis de RWM, no todos los pacientes son igualmente aptos para las imágenes por ultrasonido y no toda la información se puede obtener con la ecocardiografía. Es bueno para el paciente tener múltiples opciones de imágenes cardíacas, y el número de centros donde los cardiólogos realizan ecografía, TC, RMC, SPECT y PET aumenta día a día.
CONCLUSIONES.
La EE con protocolo ABCDE+ puede ser apropiada para todos los agentes estresantes, adecuada para estudiar a todos los pacientes y utiliza tecnología, infraestructura y experiencia potencialmente disponibles en cada consultorio de cardiología. El protocolo tradicional basado en RWMA sigue siendo válido, pero se puede ajustar para abordar escenarios de enfermedad: detección temprana de disfunción del VI con reserva contráctil, una enfermedad aterosclerótica no obstructiva con imágenes carotídeas, fenotipado más detallado del dolor torácico con reserva de flujo o perfusión, o insuficiencia cardíaca con líneas B pulmonares y reserva cronotrópica.

























Comentarios